Nấm Men Malassezia Nguyên Nhân và Phương Pháp Điều Trị Hiệu Quả
Nấm men Malassezia là một loại nấm men ưa lipid thuộc hệ vi sinh vật bình thường trên da người và động vật máu nóng. Chi Malassezia gồm 14 loài được công nhận, trong đó M. globosa, M. furfur và M. sympodialis thường gặp nhất. Mặc dù là thành phần tự nhiên của da, khi phát triển quá mức, Malassezia có thể gây ra nhiều bệnh lý da như lang ben, viêm da tiết bã, mụn nấm men và viêm nang lông. Việc điều trị chủ yếu dựa vào thuốc kháng nấm azole như ketoconazole, itraconazole và fluconazole.
1. Nấm men Malassezia là gì?
1.1.Định nghĩa và đặc điểm cơ bản
Nấm men Malassezia là một chi nấm men thuộc ngành Basidiomycota, phân ngành Ustilaginomycotina, lớp Exobasidiomycetes, bộ Malasseziales và họ Malasseziaceae. Đây là loại nấm men ưa lipid, sống phụ thuộc vào lipid ngoại sinh vì chúng không có gen tổng hợp axit béo.
Malassezia xâm nhập vào da người ngay sau khi em bé chào đời và được hệ thống miễn dịch của con người dung nạp một cách tự nhiên. Chúng là một phần của hệ vi sinh vật bình thường trên da người và động vật máu nóng, thường xuất hiện chủ yếu ở các vùng tiết bã nhờn như mặt, da đầu và ngực.
1.2.Lịch sử phát hiện
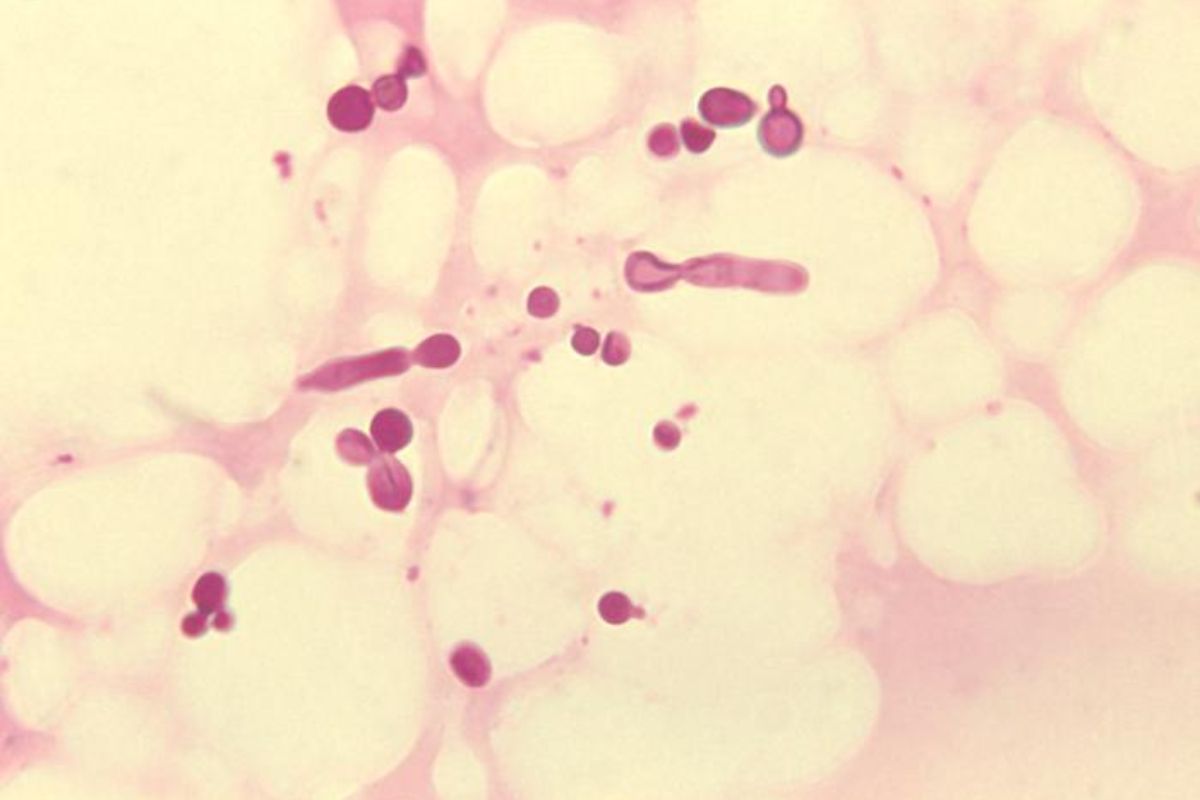
Năm 1853, Robin phát hiện ra sự hiện diện của vi nấm trên thương tổn bệnh nhân lang ben. Đến năm 1874, Malassez mô tả tác nhân gây lang ben có hình ảnh "mì ống" và "thịt viên", đặt tên là Malassezia furfur. Hiện nay, tổng số loài Malassezia được y văn công nhận lên tới 14 loài.
2. Phân loại các loài Malassezia
Chi Malassezia hiện có khoảng 14 loài được công nhận, dựa trên đặc điểm hình thái, đặc tính sinh học và siêu cấu trúc. Trong đó, ba loài thường gặp nhất bao gồm:
- M. globosa: Chủ yếu gây bệnh ở lưng và da đầu
- M. furfur: Gây bệnh ở vùng lưng ngực, ít gặp ở da đầu
- M. sympodialis: Một trong những loài phổ biến nhất
3. Vai trò của Malassezia trong bệnh lý da
3.1.Cơ chế gây bệnh
Malassezia là một loại vi nấm sống ký sinh tự nhiên trên da người, thuộc nhóm vi sinh vật thường trú trong hệ vi sinh da. Dưới điều kiện bình thường, chúng không gây hại. Tuy nhiên, khi gặp các yếu tố thuận lợi như tăng tiết bã nhờn, thay đổi nội tiết, hoặc suy giảm miễn dịch, Malassezia có thể phát triển quá mức và trở thành tác nhân gây bệnh. Chúng thích nghi bằng cách sản xuất các enzyme sinh năng lượng, trong đó có 8 loại lipase và 3 loại phospholipase. Những enzyme này giúp chúng phân giải lipid trên da, tạo ra axit béo tự do, từ đó làm tăng lượng axit béo trong các nang lông, dẫn đến tình trạng bít tắc và gây viêm.
3.2.Các bệnh lý liên quan
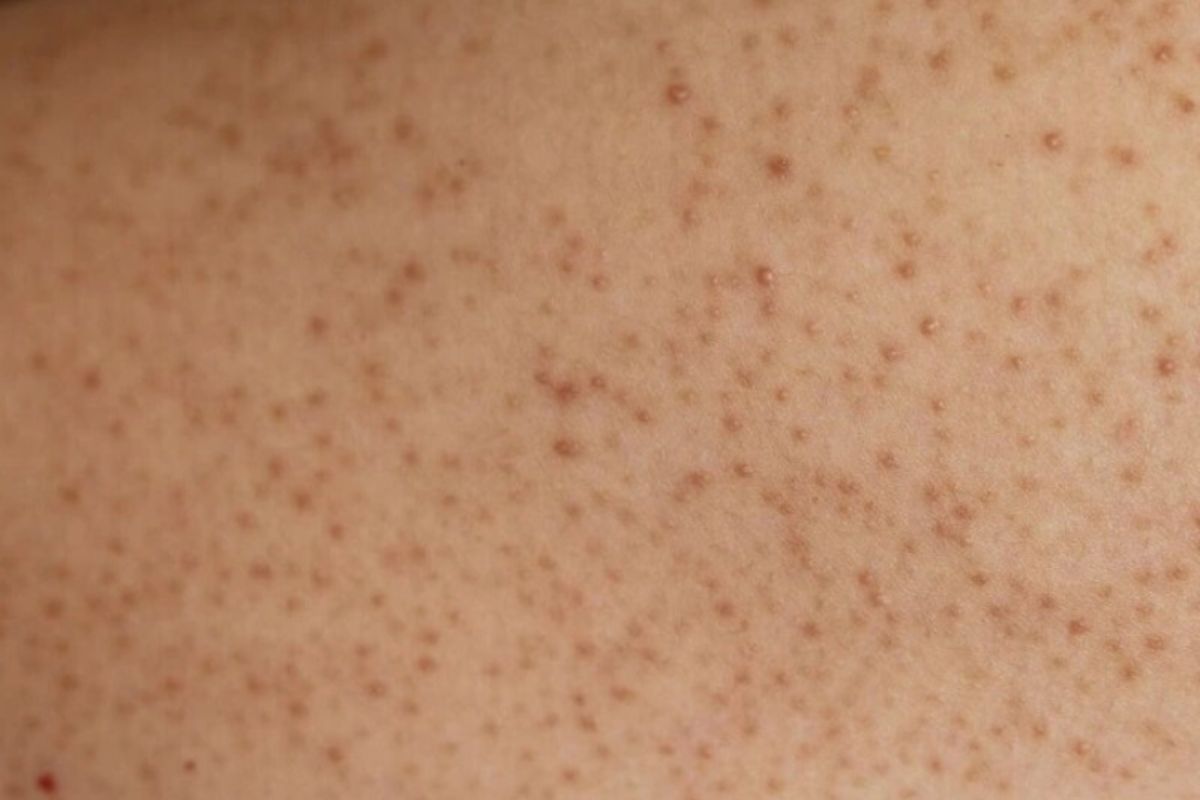
Malassezia có thể liên quan đến nhiều bệnh lý da liễu, từ nhẹ đến nghiêm trọng. Những bệnh thường gặp bao gồm:
Lang ben (pityriasis versicolor): Gây ra những mảng da đổi màu, thường thấy ở lưng, ngực hoặc cổ.
Viêm da tiết bã (seborrheic dermatitis): Một dạng viêm da mãn tính với các vùng da đỏ, bong vảy ở da đầu, mặt và vùng da dầu.
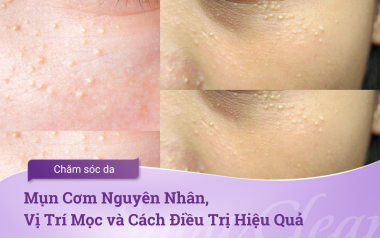
Viêm nang lông Malassezia: Gây ra các nốt mụn nhỏ, đỏ hoặc mưng mủ ở lưng, ngực, cánh tay.
Mụn nấm men: Dạng mụn dễ nhầm với mụn trứng cá, nhưng kháng kháng sinh thông thường.
Viêm da cơ địa và vảy nến: Malassezia có thể đóng vai trò kích hoạt hoặc làm nặng thêm các bệnh lý này
Bệnh lý nghiêm trọng hơn: Trong một số trường hợp nghiêm trọng, Malassezia còn có thể liên quan đến ung thư da hoặc xâm nhập vào các cơ quan khác ngoài da, đặc biệt ở những bệnh nhân suy giảm miễn dịch. Điều này cho thấy tầm quan trọng của việc kiểm soát sự phát triển của vi nấm này trong điều trị các bệnh lý da liễu.
3.3.Mụn nấm men do Malassezia
Cơ chế hình thành
Mụn nấm men là kết quả của viêm nang lông Malassezia - một bệnh do sự phát triển quá mức của nấm Malassezia trong nang lông. Nang lông tích tụ bã nhờn và giãn nở to, tạo điều kiện thuận lợi để vi khuẩn xâm nhập, gây viêm và hình thành mụn.
.jpg)
Biểu hiện lâm sàng
Mụn nấm men có thể xuất hiện ở nhiều vùng da khác nhau trên cơ thể, đặc biệt là những vùng tiết nhiều bã nhờn như da lưng, da chân, da cổ, da mặt và các khu vực tiết bã khác. Tình trạng này thường gây cảm giác khó chịu và dễ tái phát. Nếu mụn nấm men bị vỡ, các chất bên trong nang lông có thể lan ra các mô xung quanh, làm tình trạng viêm nhiễm lan rộng và trở nên nghiêm trọng hơn.
4. Chẩn đoán nấm Malassezia
Có 3 phương pháp chuẩn đoán chính:
Soi trực tiếp:
Dưới kính hiển vi, có thể quan sát thấy sợi nấm thô, phân mảnh thành các sợi ngắn, cùng với nấm men hình cầu, thành dày. Đôi khi, chỉ có thể thấy nấm men hình oval. Hình ảnh đặc trưng được mô tả như "spaghetti và thịt viên".
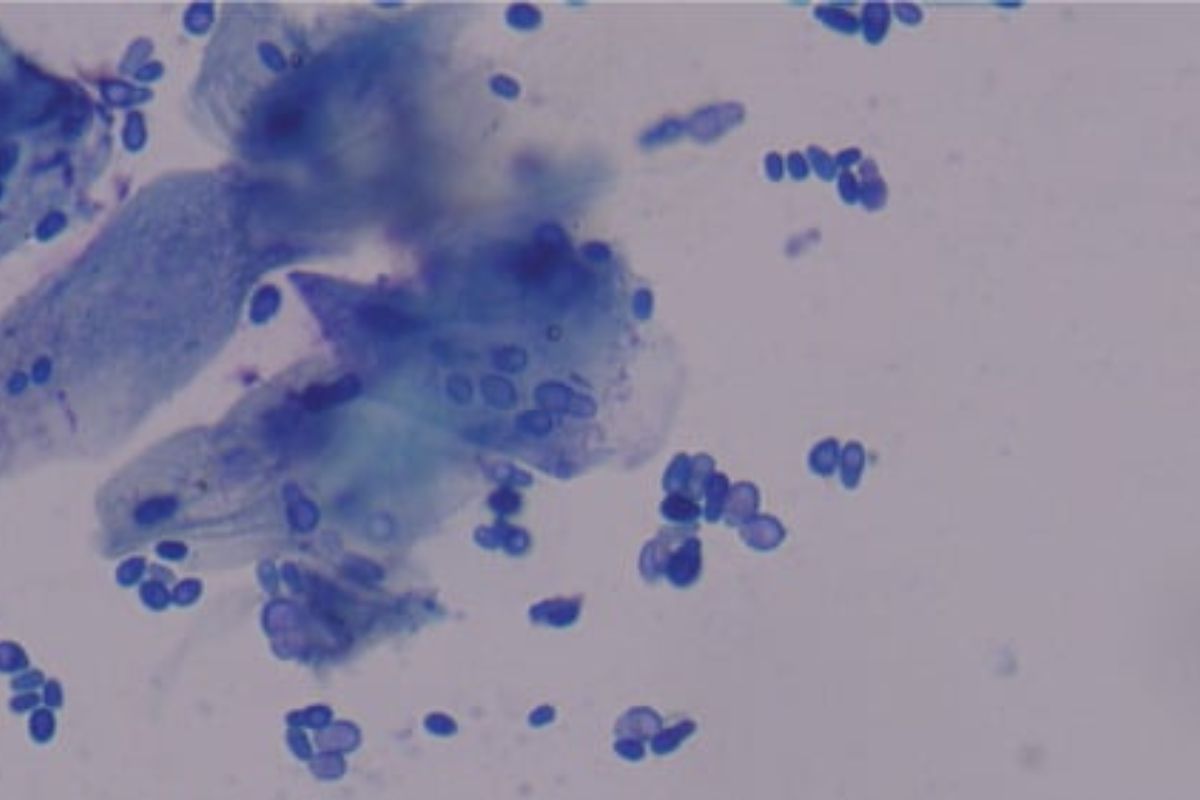
Đèn Wood:
Dưới ánh sáng tử ngoại có lọc (đèn Wood), các tổn thương có vảy có thể phát huỳnh quang màu vàng nhạt.
Nuôi cấy:
Việc phát hiện loài Malassezia bằng nuôi cấy hoặc phương pháp phân tử từ mẫu cạo da không có giá trị chẩn đoán và không tạo thành một phần của quá trình điều tra chẩn đoán lang ben.
5. Điều trị nấm Malassezia
5.1.Nguyên tắc điều trị chung
Điều trị Malassezia gây bệnh lang ben, nhóm thuốc azole được sử dụng như một phương pháp điều trị tốt nhất. Các chế phẩm hiện nay được FDA chấp thuận bao gồm ketoconazole dạng bôi tại chỗ, itraconazole và fluconazole dạng uống.
5.1.Điều trị tại chỗ
Ketoconazole bôi ngoài:
Ketoconazole ức chế sinh tổng hợp ergosterol ở nấm và làm thay đổi cấu trúc các thành phần lipid khác trong màng. Thuốc thường tác dụng rất nhanh trên triệu chứng ngứa, là triệu chứng thường thấy ở các nhiễm nấm ngoài da và nấm men.
Dầu gội ketoconazole:
Dầu gội ketoconazole 2% tắm toàn thân cho hiệu quả điều trị trong khoảng 50-80%. Đây là một giải pháp thực tế cho việc khó khăn khi bôi kem lên diện tích da rộng. Dầu gội được tạo bọt trên da trong phòng tắm và sau đó rửa sạch sau 3-4 phút.
Các thuốc khác:
- Terbinafine 1% kem (không phải dạng uống) cũng có hiệu quả
- Selenium sulfide 2.5% trong cơ sở chất tẩy (dầu gội Selsun®), bôi lên tất cả các vùng bị ảnh hưởng và để qua đêm
- Propylene glycol 50:50 trong nước
5.2.Điều trị toàn thân
Itraconazole:
Lựa chọn đầu tiên là itraconazole 200mg/ngày trong 7 ngày. Itraconazole và fluconazole đạt hiệu quả khoảng 70-80%. Tuy nhiên, itraconazole có tỉ lệ tái phát sau điều trị tương đối cao.
Fluconazole:
Fluconazole 300mg mỗi tuần trong 2 tuần liên tiếp cho hiệu quả tốt nhất, đạt mức 80% và chưa có báo cáo nào về tái phát bệnh sau điều trị phác đồ này. Fluconazole có giá trị MIC50 và MIC90 cao hơn các thuốc cùng nhóm như itraconazole, ketoconazole.
Ketoconazole uống:
Mặc dù hiệu quả đạt được xét nghiệm nấm âm tính sau 4 tuần rất cao (có báo cáo lên tới 92%), tuy vậy, sau 8 tuần điều trị, tỉ lệ chữa khỏi hoàn toàn bệnh chỉ khoảng 50%.
5.3.Điều trị mụn nấm men
Thuốc chống nấm tại chỗ:
Với những trường hợp không quá nghiêm trọng, người bệnh cần sử dụng các loại thuốc chống nấm tại chỗ theo đúng hướng dẫn của bác sĩ.
Thuốc chống nấm toàn thân:
Nếu người bệnh có tổn thương da nghiêm trọng hoặc đã dùng các loại thuốc bôi nấm tại chỗ nhưng thất bại thì có thể cần dùng các loại thuốc chống nấm toàn thân.
5.4.Liệu pháp kết hợp:
- Itraconazole 100-200mg hàng ngày trong 1-4 tuần với hiệu quả lâm sàng 69-100%
- Fluconazole 100-200mg hàng ngày trong 1-4 tuần với hiệu quả lâm sàng 80%
- Kết hợp thuốc toàn thân và thuốc tại chỗ
5.5.Dự phòng và duy trì
Liệu pháp duy trì

Sau khi kết thúc đợt điều trị, người bệnh vẫn có nguy cơ tái phát mụn nấm men nếu không có biện pháp kiểm soát phù hợp. Để ngăn ngừa tình trạng này, các liệu pháp duy trì thường được áp dụng như bôi thuốc chống nấm tại chỗ theo chu kỳ hàng tuần hoặc hàng tháng. Ngoài ra, trong một số trường hợp, bác sĩ có thể chỉ định sử dụng thuốc kháng nấm tại chỗ hàng tuần hoặc thuốc uống hàng tháng để duy trì hiệu quả điều trị lâu dài.
Lưu ý quan trọng
Bệnh nhân nên được cảnh báo rằng việc bình thường hóa sắc tố có thể mất vài tháng sau khi kết thúc điều trị. Tái phát là phổ biến sau khi hoàn thành điều trị.
5.6.Hiệu quả điều trị so sánh
So sánh các phương pháp điều trị
Trong điều trị các bệnh lý do vi nấm, hai nhóm phương pháp phổ biến là dùng thuốc tại chỗ (như ketoconazole) và thuốc uống toàn thân (như itraconazole hoặc fluconazole). Mỗi phương pháp có ưu nhược điểm và hiệu quả điều trị riêng biệt.
Với ketoconazole tại chỗ, hiệu quả điều trị dao động trong khoảng 50–80%. Sau 4 tuần sử dụng, tỷ lệ bệnh nhân có kết quả xét nghiệm nấm âm tính có thể lên tới 92%. Tuy nhiên, tỷ lệ chữa khỏi hoàn toàn sau 8 tuần điều trị chỉ đạt khoảng 50%. Phương pháp này phù hợp với các trường hợp nhẹ đến trung bình, tổn thương khu trú và bệnh nhân ưu tiên điều trị an toàn, ít tác dụng phụ.
Trong khi đó, thuốc uống như itraconazole hoặc fluconazole mang lại hiệu quả điều trị cao hơn, ở mức 70–80%. Tuy nhiên, kết quả xét nghiệm nấm âm tính sau 4 tuần thường thấp hơn so với ketoconazole. Dù vậy, tỷ lệ chữa khỏi bệnh hoàn toàn lại cao hơn, đặc biệt trong các trường hợp lan rộng hoặc tái phát nhiều lần.
Lựa chọn điều trị tối ưu
Việc lựa chọn phương pháp điều trị phù hợp cần dựa trên các yếu tố sau: mức độ nghiêm trọng của bệnh, diện tích tổn thương trên da, khả năng đáp ứng với các phương pháp điều trị trước đó và tình trạng sức khỏe tổng thể của bệnh nhân. Trong thực hành lâm sàng, bác sĩ có thể phối hợp cả hai phương pháp để đạt được hiệu quả tối ưu và hạn chế tái phát.
5.7. Tương lai trong điều trị
Các phương pháp điều trị thay thế
Hiện tại đang có nghiên cứu về các phương pháp điều trị thay thế như liệu pháp quang động học (photodynamic therapy). Tuy nhiên, hiện tại chưa có hướng dẫn điều trị được chấp thuận quốc tế cho việc quản lý viêm nang lông Malassezia.
Xu hướng nghiên cứu
Các nghiên cứu đang tập trung vào: